
Microbiota de la piel
Desde que se comenzó los estudios de la microbiota, siempre estos han tenido como objetivo su papel dentro del tubo digestivo. Pero hoy sabemos que esta visión unívoca de un solo órgano o sistema es un nuevo error, tan nuevo como cuando se despreciaba la existencia de todo un conjunto de seres vivos en forma de bacterias, hongos, virus o parásitos que habitan el tubo digestivo, y que, además, existían en mayor número que en el resto de las células del cuerpo humano y con una de sus funciones principales que da la de la protección. Cada día aprendemos un poco más del papel que tiene y de las funciones que ejercen algunas de las cuales son tan sorprendentes que ponen en entredicho cualquier conocimiento preestablecido.
En los órganos
Uno de los aspectos a no olvidar es que existen en otros órganos. También estas principalmente bacterias, como es el caso de la vagina o es el caso de la región del prepucio o estamos hablando en general de la microbiota cutánea que protege no solamente a la piel sino al cuerpo en general. Ya es el momento de darle espacio y tiempo al estudio de la microbiota cutánea, de aprender de ella, y de cuidarla.

Investigaciones realizadas sobre esta microbiota, empiezan a dar información de la necesidad que tiene su existencia para la protección de la piel y que esté sana, entre otras cosas. Es cierto que estamos todavía en una fase inicial, pero con cada nuevo paso y hallazgo se hace más patente que la superficie de la piel posee las mismas funciones protectoras que las que están presentes en otros órganos como puede ser el intestino.
¿Anticancerigeno?
Se ha depositado muchas esperanzas en el estudio de la microbiota cutánea frente a enfermedades tanto de carácter autoinmune inflamatorio e incluso oncológicas. Una bacteria muy frecuente y común presente en la piel es el estafilococo epidermis que produce entre otras cosas encima capaces de combatir a las células cancerígenas del melanoma, uno de los cánceres más agresivos. Esta bacteria sintetiza un compuesto químico denominado 6-HAP, que es capaz de bloquear el sistema genético de las células cancerígenas deteniendo su crecimiento y replicación.

Es una lástima que solamente el 20% de las personas que poseen este tipo de bacterias sean capaces de sintetizar esta sustancia con esta capacidad anticancerígena. Aun así, es una puerta de esperanza para el futuro en los tratamientos frente a este tipo de tumor.
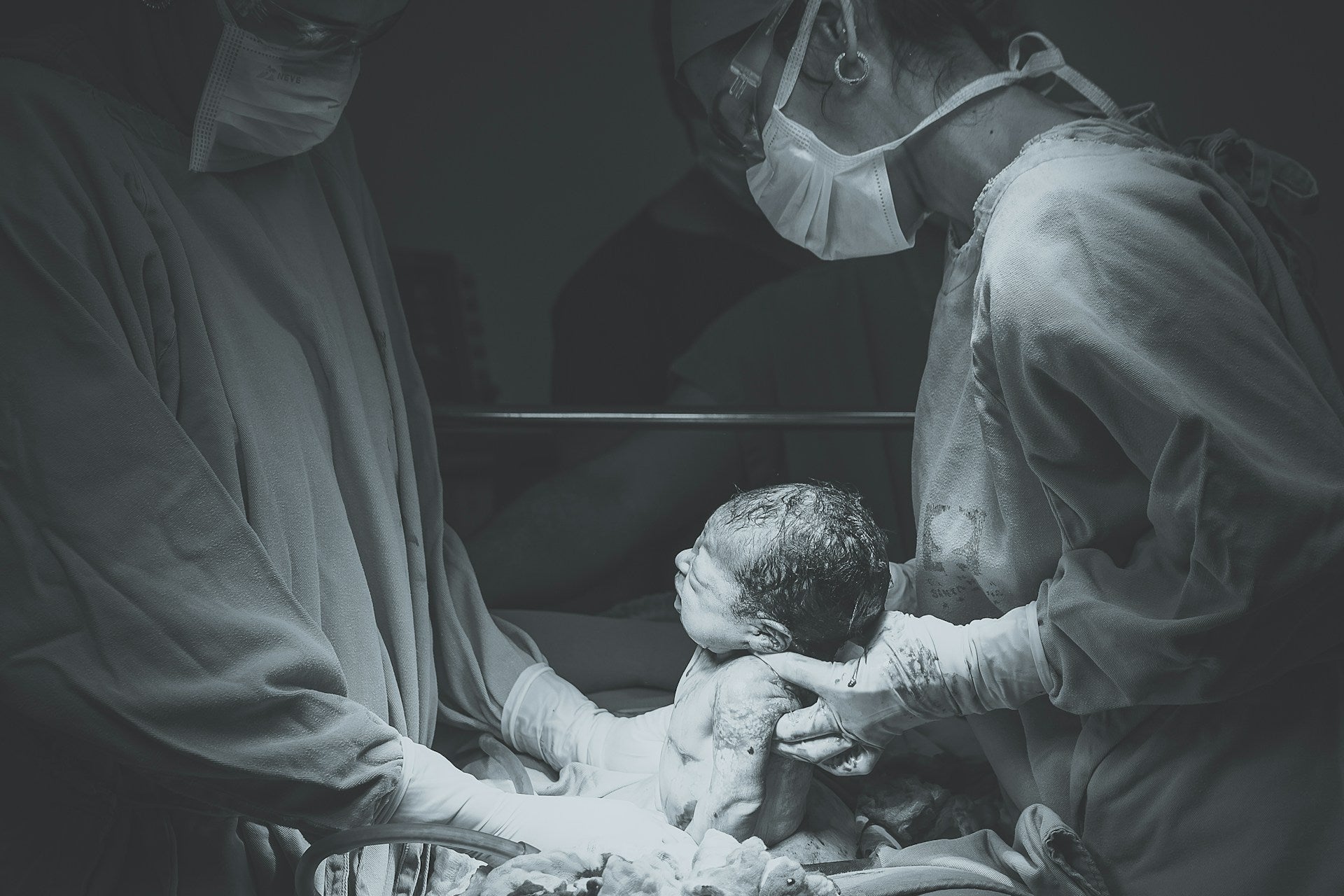

Cúando nacemos
En un principio se pensaba que el bebé al nacer estaba libre de bacterias de cualquier tipo, tanto en la piel como en el intestino, fenómeno que hoy en día ya se sabe que es un error. El ser humano, cuando ya nace, viene con un cierto número de bacterias que comienzan a invadir nuestro organismo que anidan en las distintas superficies del cuerpo. Como es lógico, la piel al ser un lugar de contacto de primer lugar de primer momento se convierte en una de las zonas especialmente en el entorno externo, en donde el número de microorganismos que surgen es mayor. La estructura de los folículos pilosos o de las glándulas sebáceas son espacios especialmente susceptibles de ser invadidos y colonizados por estas bacterias protectoras.
Si el parto de la madre ha sido por vía vaginal, este hecho parece ser un mecanismo protector, puesto que las bacterias presentes en la vagina especialmente de tipo lactobacilos generan mayor protección, que es el que si el bebé nació por un mecanismo de cesárea.
Se conoce que al principio la comunidad microbiana es poco diversa, pero que va prosperando rápidamente. Las bacterias modificarán entre otros aspectos el pH de la piel, hasta convertirla en un territorio que sea hostil para microorganismos patógenos. También sabemos que depende de la zona de la superficie cutánea donde se distinguen la composición de los distintos tipos de bacterias, por ejemplo, no es lo mismo una zona húmeda como la ingle o las axilas, de zonas secas. Las zonas grasas de la cara o del cuero cabelludo de zonas más secas. Dependiendo por lo tanto de la zona, también influye la presencia de los distintos tipos de microorganismos que pueden llegar a ser hasta un millón por centímetro cuadrado.

Algunos de los mismos van a durar durante toda la vida, que es lo que llamamos flora residente relativamente estable; frente a otra flora que no se modifica ante distintos factores denominada flora transitoria. Esta última corresponde a zonas de la piel que son capaces de modificarse adaptando a los cambios, por ejemplo climáticos o del tipo de tejido de ropa que se lleva en un momento determinado.
Se discute si la presencia de esta microbiota cutánea es estable y común en los seres humanos o por el contrario, cada persona tiene la suya propia, lo que representaría incluso un instrumento de identificación personal. Podría tener incluso una herramienta de tipo forense. Bastaría tomar una pequeña muestra de un área de contacto común, por ejemplo en la superficie del ordenador o las teclas del teléfono para identificar a una determinada persona.


Las bacterias cutáneas
Como hemos visto entre otras de las funciones, las bacterias cutáneas conservan el pH de la piel, que es un mecanismo protector para convertirla en un espacio adverso para los agentes patógenos. Algunas cepas, quedan incluso metabolitos que son tóxicos y de ese modo vuelven mucho más agresiva la barrera cutánea. Aunque la mayoría de las bacterias de la microbiota de la piel se encuentran sobre la epidermis, se ha descubierto ya que existen en la dermis determinadas bacterias, y que algunas, son residentes a mayor profundidad en contacto permanente con las células del sistema inmunitario, lo que representa una nueva vía de conocimiento y de información.
De igual manera a la que ocurre en el intestino, no sería de extrañar la participación de estas bacterias saprofitas como agentes protectores en el sistema inmune. Pero también se da el caso opuesto, pues se pueden producir trastornos inmunitarios con brotes inflamatorios que dependen de la degradación de la microbiota cutánea. Esto ocurre por ejemplo especialmente, en una enfermedad crónica muy conocida como es el eccema crónico.
El acné, la psoriasis, el eccema y otras patologías cutáneas con base inflamatoria, posiblemente tengan relación con la presencia de una alteración en la microbiota cutánea.
Por ejemplo, un exceso en la presencia de estafilococos puede conllevar cuadros inflamatorios de este tipo cuando se habla de microbiota cutánea es conveniente resaltar una idea que a veces genera una cierta contradicción como es la necesidad de mantener un nivel de limpieza que no sea exagerado.
Vivimos en una sociedad en la que muchas personas no solamente se duchan diariamente sino que lo pueden llegar a ser más de una vez al día todo eso está creando una sociedad excesivamente hiper- higienizada, que en realidad debilita y reduce la diversidad de estas bacterias sería por lo tanto necesario lavar diariamente solo con agua y jabón. Un jabón de pH adecuado y sin productos químicos abrasivos en las zonas de pliegues cutáneos como son: las axilas, el cuello, la zona genital y perianal; y dejar el resto del organismo para una limpieza que puede ser simplemente semanal. Hoy empezamos a conocer que determinados componentes de detergentes eliminan parte de esta microbiota cutánea.



Recomendaciones
Hay que tener en cuenta que se necesita casi una semana para que la microbiota de una zona que ha sido limpiada con agua y jabón recupere el estatus de equilibrio que tenía durante ese tiempo. Ese área de la piel es vulnerable al riesgo de infecciones o de alergias que aumentan.
Para ello evitemos el uso de agua muy caliente siendo la ideal aquella que está por debajo de los 35 grados.
